最終更新日:2022年11月11日
若年性大腸がんが「血液」で検査可能になる?リキッドバイオプシーの最新研究

こちらの記事の監修医師
相馬中央病院
齋藤 宏章
50歳未満が発症する「若年性大腸がん」が世界的に問題視されていることをご存じでしょうか。若年性大腸がんとは何か、通常の大腸がんとは何が違うのか。また、若年性大腸がんの早期発見に有用と期待されている「リキッドバイオプシー」の最新研究について見ていきましょう。齋藤宏章医師が解説します。
大腸がんといえば「50代以降」に増えるイメージだが…
日本人のがん死因の上位を占める「大腸がん」。実は、若くしてなる大腸がんが世界で問題になっています。50歳未満で発症する大腸がんは若年性大腸がんと言われ、対策が求められています。
実際に私も診療で診察することもありますが、「こんなに若いのに…」「まだ検診を受けようとは思わなかった」など、患者さんや患者さんの家族もやはりショックを受けることが多い病態です。そのような中、血液検査で若年性大腸がんの発見を行うゲノム検査を開発したという報告が上がっています。今回はこの研究を紹介したいと思います。
論文はカルフォルニアのベックマン研究所、奈良県立医科大学の研究者たちから報告された、「若年性大腸がんの患者の診断に有用な血中循環腫瘍遺伝子(miRNA)の組み合わせを同定し、リキッドバイオプシーを集団の大腸がんスクリーニングに応用できる可能性を示した」というものです。論文は2022年7月に米国消化器病学会(AGA)が発行する学術誌(Gastroenterology)に掲載されました(*1)。いったいどのような研究なのでしょうか。
*1 https://www.gastrojournal.org/article/S0016-5085(22)00774-0/fulltext
「若年性大腸がん」と「通常の大腸がん」の違い
そもそも、若年性の大腸がんとはどういうものでしょうか。2018年の統計では、大腸がんは男女ともに世界のがん罹患率第3位であり、がん関連死亡原因でも3位を占めています(*2)。
検診や治療方法の改善によって大腸がんの全体的な罹患率やその死亡率は減少傾向にありますが、一方で、遺伝的・家族的な要因を持たないような通常の集団の中で、50歳未満の人における大腸がんの発生率が上昇しているという傾向が明らかになっています。
このような50歳未満の大腸がんは「若年性大腸がん(EOCRC:Early-onset colorectal cancer)」と呼ばれ、新規の大腸がんの10%-15%を占めており、2030年までに現在の2倍になるのではと予想されているそうです。この原因はよくわかっていませんが、生活習慣の変化等の何らかの環境要因によると推定されており、若年性の大腸がんは通常の大腸がんとは異なる様相を示すことが知られています(*3)。
たとえば、若年性大腸がんは初診の時点で、進行期であったり、転移を有したりすることが多いことが知られており、通常の大腸がんよりも活動性が高く、診断の遅れが死亡につながりうるという問題をはらんでいます。
*2 https://pubmed.ncbi.nlm.nih.gov/29313949/
*3 https://pubmed.ncbi.nlm.nih.gov/34190968/
米国では「大腸がん検診の開始年齢」を引き下げ
実際、米国では若年性大腸がんの増加を受けて、大腸がん検診を開始する推奨年齢を引き下げています。2021年5月、検診等の予防医学の専門家で構成される米国予防医学専門委員会USPSTF(U.S Preventive Services Task Force)は、大腸がん検診の開始年齢の推奨を従来の50歳から45歳に引き下げました。対象者を拡大することによって、新たに約2,000万人の若年者が大腸がん検診の対象になると言われています。
米国の健康保険会社は、米国予防医学専門委員会が推奨度AやBというランクで推奨する予防サービスはすべてカバーすることが法的に義務付けられており(*4)、政策的にも重要な取り組みと言えます。
*4 https://www.thelancet.com/journals/langas/article/PIIS2468-1253(21)00188-6/fulltext
「血液の分析」でがんの早期診断が可能になる!?
今回の研究のテーマは、「リキッドバイオプシー」を用いた大腸がんの検出です。近年の研究で、がんに罹っている人は、血液などの体液中に腫瘍由来の血中循環腫瘍遺伝子(circulating miRNA)が含まれていることが明らかになっています。これを分析することでがんを検出したり、すでにあるとわかっているがんの遺伝子情報を解析し、効果のある薬剤を選択したりすることに役立てる技術がリキッドバイオプシーと総称されます。
リキッドバイオプシーにはPCR法や次世代シークエンサーといったゲノムを解析する技術が重要となっています。従来の検査では、実際に腫瘍の場所を特定して、組織を取るなどの検査が必要でしたが、血液を分析するのみで、がんの診断に役立てることができるということになります。
高い診断結果を示したmiRNAの組み合わせを同定
さて、今回の研究では若年性大腸がんを有する人から得られた血液を、健常の人の血液の中から判別することのできるリキッドバイオプシーの開発が試みられました。
研究では、日本とスペインの病院から得られた、149名の若年性大腸がんの方の血漿(けっしょう)、110名の大腸がんを持たない方の血漿が使用されました。研究は大腸がんを発見するのに最適なマーカー(miRNA)の組み合わせを探索する段階と、その組み合わせが検査として有用かどうかを確かめる2つの段階に分けて行われました。つまり、どういったmiRNAを血中から測定することで、大腸がんを有しているかを判別することができるかを発見し、その能力を検証する、ということです。
研究者らは1つ目の段階で、4つのmiRNAの組み合わせ(miR-193a-5p, miR-210, miR-513a-5p, and miR-628–3p)が診断に有用だと発見しました。この組み合わせを用いることは、診断指標の一つであるAUC(診断能力が高いほど1に近い)を0.88と高い値で示されました。また、このリキッドバイオプシーは大腸がんの進行度が比較的早期(ステージIまたはII)、晩期(ステージIII/IV)のいずれでも正確に識別できていました。実際に、これら4つのmiRNAは大腸がんの手術を行なった後には血液中から大幅に減少していました。
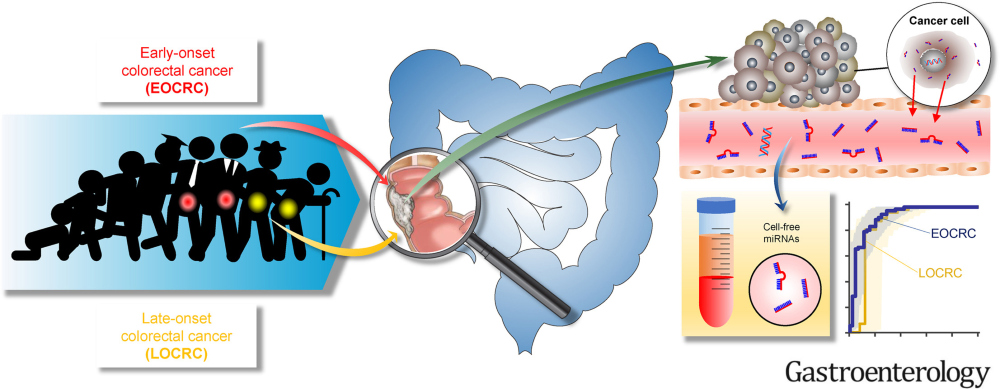
出典:Nakamura K et al. Gastroenterology 163(5):1242-1251.e2
研究者たちは「私たちのmiRNAパネルが、便潜血法を含む現在の臨床診療で大腸がん検診の診断性能を改善する可能性を秘めており、若年性大腸がんの患者を特定するための痛みを伴わない検査として役立つ可能性がある」と述べており、今回の研究の結果が将来の大腸がん検診に役立つ可能性を強調しています。
また、この研究結果に対して、カルフフォルニア サン・ディエゴ大学のスィン・シッダールダ医師は「大腸内視鏡検査や便検査など、現在の大腸がん検診の選択肢を負担に感じる人もいる。50歳未満のより広い年齢層に適用できる新しい非侵襲的な検診の選択肢は、早期発見と予防における臨床上の課題を解決する可能性を持っている。特に、血液を用いた若年性大腸がんスクリーニング検査は、早期発見と予防を改善するための理想的な戦略であると考えられます」とコメントしています(*5)。
この研究では、若年性大腸がんのスクリーニングに関して、血液を用いたリキッドバイオプシーの可能性が示されました。従来の便を用いた検査は、便の中に含まれる血液成分をみているため、実際にがんがあるかどうかは内視鏡検査を行わなければわかりません。がんを拾い上げる能力や特定する能力に課題がありますが、このリキッドバイオプシーはその弱点を補える可能性がありそうです。また、治療を行うことで血液中のmiRNAの量が変化することから、手術の効果や治療後の再発が起こらないかのモニタリングにも利用できる可能性があるそうです。
「簡単で確実な大腸がんの検査」に関して、より開発が進むことが期待されます。
*5 https://www.gastrojournal.org/article/S0016-5085(22)00923-4/fulltext
日本は発症率の割に検診参加率が低い
日本では年間約8,000人が50歳未満で大腸がんと診断されています(2019年全国がん登録による)。これは年間で診断される15万人の大腸がんのうち、約5%にあたります。
日本では40歳から毎年、大腸がん検診(便潜血法)を受けることが推奨されており、そうした点では以前から若年者の検診にも力を入れているわけですが、残念ながら、40-69歳の大腸がん検診受診率は40%台と(*6)、検診参加率が低い、という実情があります。「受ける時間がない」「費用がかかり負担になる」といった理由が検診から足を遠のかせているようですが、働いている若手世代にも受けやすいような検診や検査が必要とされています。そういう意味では今回の研究は非常に期待が持てるところです。
一方で、若年でも大腸がんになりうるという事実の啓蒙や、検査へのアクセスを良くすることが今後重要になりそうです。
*6 国立がん研究センターがん情報サービス「がん登録・統計」(https://ganjoho.jp/reg_stat/statistics/stat/screening/screening.html)
この症状を治したい。記事を読んで今すぐ医師の診断を受けたいあなたへ。
イシャチョクのオンライン診療なら、予約なしで今すぐ医師とつながります。「オンライン診療について詳しく知る」ボタンから、オンライン上の仮想待合室に入りましょう。全国の医師、または近くの医師が、すぐにあなたを診察します。
全国のクリニックから検索したいあなたへ。
クリニックを探すクリニック検索
病気・医療情報検索
キーワード検索キーワード検索

こちらの記事の監修医師
相馬中央病院
齋藤 宏章
相馬中央病院 内科
日本内科学会 認定内科医
日本消化器病学会 消化器病専門医
福岡県福岡市出身。福岡県立修猷館高校、東京大学医学部医学科卒業。
2017年より宮城県仙台厚生病院消化器内科に勤務し、内視鏡をはじめとする消化器内科疾患全般の診療に従事、2022年6月より福島県相馬中央病院 内科に勤務。2022年、福島県立医科大学にて医学博士を取得。
AIをはじめとする、内視鏡診断・治療に関わる研究や、消化器系のがん検診の実態と課題の解明に関わる研究、製薬企業の医師に対する謝礼金の実態を分析する研究など、医学領域の研究に広く取り組む。
仮想待合室型オンライン診療対応の医療機関募集中
イシャチョクでは、予約無しでオンライン上の「仮想待合室」に入れば、診療科目毎の医師が順番に診察してくれる、仮想待合室型のオンライン診療システムを提供しています。



