最終更新日:2022年4月23日
インプラント治療前に知っておきたいこと

こちらの記事の監修医師
吉田歯科診療室デンタルメンテナンスクリニック
吉田 格
歯科のインプラント治療も随分一般的になりました。しかしいざインプラントにするべきかの決断を迫られると、今までは病気になってもどちらかと言えば治療方針も含めて“医者任せ”にしていたのが、今度ばかりはそうも行きません。
自分は本当にインプラントにしたほうが良いのか、するならどのような歯科医院を選べば良いのか、このような相談が多いのは今も昔も変わりません。
インプラント治療は何に気をつけて受ければ良いのか、その特殊性も含めて解説します。
インプラント治療前に確認したい10項目
私はインプラント治療の適否や治療する歯科医院の選び方について訊かれたとき、以下に示す10項目に沿って判断してはどうかと伝えています。まずはそちらをご紹介いたしましょう。
【1. 抜歯する理由】
現在ある歯を抜歯してインプラントに置き換えましょうと言われた方は、その理由をきちんと説明してもらいましょう。
なぜ歯を保存できないのか、また無理に保存するとどのような不都合が発生するのかを確認してください。もしその先生が歯の保存に詳しくないのであれば、必ずセカンドオピニオンをとるために他の先生を紹介してもらいましょう。そしてそのときは、できれば顕微鏡が使える先生を選んでください。
【2. 選択肢】
歯がなくなった部分を人工物で補う方法はインプラント以外にも、昔ながらのブリッジと入れ歯があります。それらを採用しない理由を確認しましょう。また適応は少ないのですが、歯の移植・矯正移動で解決できる場合もあります。
【3. レントゲン・噛み合わせ・血液検査などの資料】
レントゲン・CT・歯型の石膏模型などの資料を見せてもらい、予後予測について説明を受けましょう。また簡単な血液検査や血圧測定などの内科的な検査も必要で、特に糖尿病関係の検査は重要です。また現在内科などから処方されている薬・個人的に服用している薬・サプリメント・漢方薬などを主治医に正しく報告しましょう。
【4. 歯周病の検査】
歯周病はインプラントの成功率を左右する重要なファクターです。必ずすべての歯をチェックしてもらい、問題がないことを確認してからインプラント手術を受けましょう。タバコを吸う人は、そのリスクについてもきちんと説明を受けてください。
【5. 手術方法】
手術方法や材料について説明を受けましょう。以下で補足しますが、インプラントは正確な位置に入れることがとても重要で、そのためにどのような方法で行うのかを訊いておきましょう。またインプラント手術と同時に骨を移植したり歯肉を増やしたりする手術を併用することが結構ありますので、概要を確認しておきます。また、その予定はなかったのに手術中に突然必要になることもありますので、その可能性についても知っておきましょう。
【6. 歯ブラシ】
歯や口全体の現況を把握し、手術前からメンテナンスプログラムを策定してもらいましょう。必ず歯科衛生士から正しい歯ブラシの方法を習い、きちんとできるようになってからインプラント手術に進む必要があります。特に歯周病で歯を失った方は、以下で説明するインプラント周囲炎を予防するうえでもたいへん重要です。
【7. 同意書】
治療の見積・進行予定表をもらい、同意書をとりかわしましょう。インプラント治療は時間がかかったり、後で予定変更が出たり複雑になったりする可能性があります。「言った、言わない」が起こらないように書面で確認しましょう。
【8. 信頼】
いつも会う先生やスタッフは信頼でき、何でも話せる関係になっているでしょうか。インプラント手術をする先生だけが違うというときはコミュニケーションがとれていないまま手術に入るわけですから、特に重要になります。
【9. やり直しのときは】
インプラントに限ったことではありませんが、その成功率は100%ではありません。もしインプラントが骨とくっつかずに再治療になったり、後で説明するインプラント周囲炎などの不都合が発生したりした場合はどうするのかを事前に伺っておきましょう。再治療できるのか・誰がするのか・その歯科医院で対処できるのか・大学病院を紹介してもらうのか、などです。やり直しは考えたくありませんが、その備えをしておくことは成功に結びつける意味でも重要です。
【10. 考える時間】
以上のようなことをきちんと聞き、考える時間を十分とりましょう。
いかがだったでしょう? 次に、以上の10項目を念頭に置いて補足をします。
インプラントの「特殊性」を理解してほしい
インプラントの「最大の利点、最大の欠点」
インプラントの最大の利点は、欠損した歯を人工物で補うにあたり、残っている他の歯に一切負担をかけないところにあります。
入れ歯やブリッジは、どうしても残っている歯に過大な力を負担してもらわなくてはなりません。それが引き金になり、破損し10年ごとに治療し直し…という負のスパイラルに陥る可能性がとても高いのです。
一方、よく言われるインプラント最大の欠点は、手術を伴うことです。ドリルで骨に穴を開けていくわけですから、怖いイメージは拭いきれません。
しかし見方を変えれば、もともと骨には歯が入っていた穴が空いていたわけですから、それを元に戻すようなものです。昔の自分に近づけると考えれば前向きになれるものです。
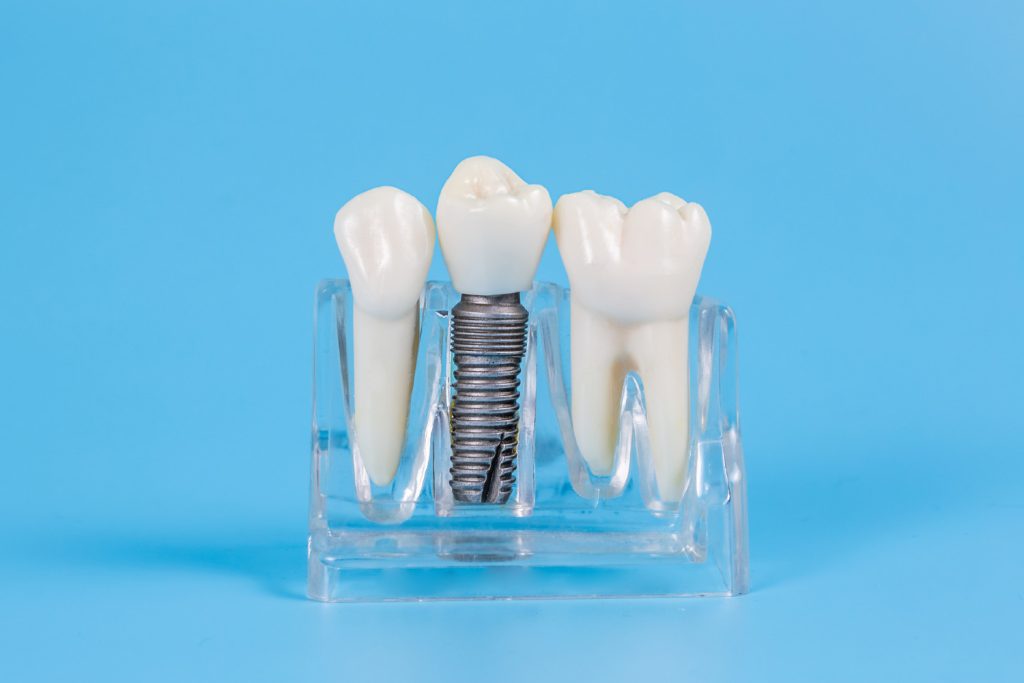
実はインプラント最大の欠点は別にあります。それは、インプラントは「自然の歯」ではないということです。当たり前ですが、人工物であるインプラントはもとからあった自分の歯とは成り立ちも立場も違います。
立場とは何でしょう。両者とも骨に囲まれているのは同じですが、歯と骨の間には歯根膜(しこんまく)というクッションが一枚あり、そこには神経も血管も走っています。つまり噛む圧力を感知するセンサーがあり、酸素や栄養が供給されている、当然、白血球も流れてきて感染防御の最前線を担います。
一方インプラント周囲に歯根膜はなく、骨と直接くっついているだけですので、酸素や栄養は歯肉側からだけの供給となります。そのため自分の歯に比べて感染には弱いという宿命を背負っています。
この仕組みを知っていることは、後で説明するインプラント周囲炎を予防するうえで大切です。
「インプラント本体の位置」だけは後で変えられない
インプラントを利用している患者さんを長年診続けていると、インプラント本体の上に装着する人工歯の形が良くなく、その結果歯ブラシが届かない範囲が増え、トラブルに発展するケースをよく目にします。
良い形で歯磨きしやすい人工歯が作れれば良いのですが、骨や歯肉の形態が理想的なことは少ないので、それにつれ人工歯の形は多少なりとも歪にならざるを得ません。歪であれば、それだけ歯磨きが難しくなるということです。
しかしそこは歯科医師の腕の見せどころ。手術で骨や歯肉をできるだけ自然な形に近くなるように復元したり、人工歯の形を工夫し少しでも使い心地の良いものを作ろうとしたりします。
そのためにも手術後はいったん仮の歯を入れて、お試し期間を設けることをおすすめしています。仮の歯は簡単に盛ったり削ったりできるので、良い噛み合わせや磨きやすい歯の形を試行錯誤することができます。そして仮の歯で問題ないことを確認してから、最終的に強度のある人工歯に交換するという行程を踏みます。
このとき重要なのは、インプラント本体が理想的な位置に入れられているということです。前すぎても、後ろすぎても、傾いていてもいけません。
インプラント本体の位置が悪ければ、そこから立ち上がる人工歯はトリッキーで磨きにくい形にならざるを得ません。ですから最初の治療計画通りに正確にインプラントを入れる技術がとても重要になります。
そのために必要なのが、ガイドプレート(写真1)です。マウスピースにドリルがピッタリ入るチューブがついており、手術時にドリルがずれて入ることのないように制御する働きをします。
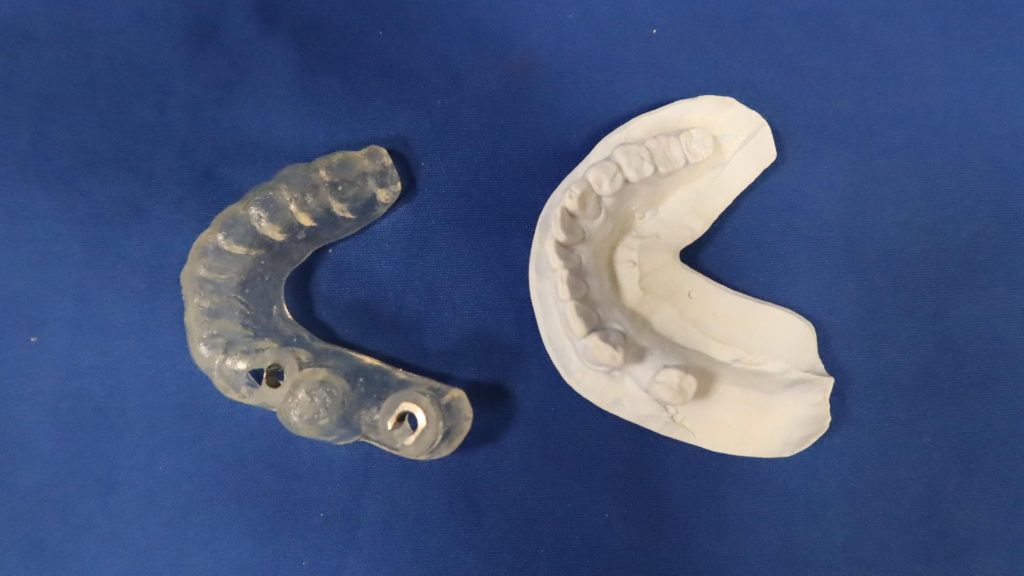
作成方法は二つあり、石膏模型上で作るアナログと、CT画面上で設計するデジタルです。正確な位置付けをするにはデジタルが必要になりますが、アナログでも十分な精度が出せる場合もたくさんあります。
また最近はCT画面上にドリルの現在位置を重ねて表示するナビゲーションシステム(写真2)も普及しはじめ、ガイドプレートがなくても正確にインプラントを入れられる時代になっています。

青紫光で患者の顎とドリルの現在位置を測定し画面に重ねて表示する
インプラント本体の位置だけは手術後は変えられないので、これから手術を受けようとする方はどのような方法でインプラントを入れるのかも確認しておいたほうが良いと思います。
「インプラント周囲炎」を知っていますか?
現在普及しているインプラントのほとんどはチタン製です。もしこれがアルミ製だったら、体はインプラントを異物と判断し排除にかかります。しかし不思議なことに体はチタンを異物とは判断せず、逆に寄り添ってきます。インプラントはこの性質を利用して骨とくっつき、噛むための重さを負担できるのです。
ところがここで問題になるのが、インプラント本体に人工歯を連結することで、全体として体の中(骨)に人工物が半分入っていて、もう半分が口の中に露出していることになります。これは見方を変えれば、トゲが刺さって抜けない状態です。
このトゲが清潔なうちはまったく問題ないのですが、当然食事をしますので汚れます。さらにそのまま放置していると残っている他の歯についているプラークから細菌が引っ越してきます。すると今度は、体はそれを異物と判断し、歯周病とほぼ同じ反応をします。つまり「汚れたトゲが刺さっている」と判断し、骨がなくなっていきます。
これをインプラント周囲炎と言うのですが、歯周病に似ていると言ってもインプラント周囲炎は進行しても最後の最後までグラグラにはならないので、発見が遅れます。
実はインプラント周囲歯肉のターンオーバー(細胞の新旧交代)スピードは、自分の歯の周りの歯肉の1/3しかありません。つまり細菌によるダメージを受けると、立ち直るのに3倍の時間を要します。
それでも正常な代謝(体の化学反応)であれば問題なく推移しますが、現代人はストレスや低栄養の影響で、さらにターンオーバーに不利に働きます。ここに歯ぎしりが加わると、インプラントを支えていた骨は回復不可能なところにまで追い詰められます(写真3)。
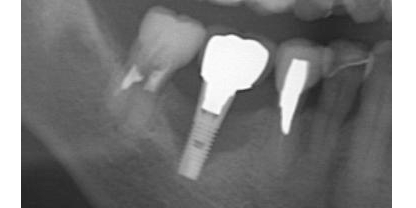
これらはあまり周知されていないのですが、いかにメンテナンスが重要であるかが予想できると思います。
患者さんにメンテナンスの必要性を理解し自ら進んで受けていただくために、歯科医院には共感していただける情報発信力が必要であり、患者さんはどうかそれをしっかり受けとめていただきたいと思っています。
インプラントを安定して維持するために、「インプラント年齢TM」を測りましょう
一般的には、インプラントを入れることがインプラント治療だと理解されていると思います。
しかし私はその後からインプラントをメンテナンスして行くことを含めたものが、本当のインプラント治療だと考えています。インプラントを安定して維持し続けるには、歯ブラシはもちろんのこと、普段の健康管理やストレス対策も重要だからです。
インプラントに限らず歯科治療が良い結果を維持し続けるためには、必ず患者さんの協力が必要になります。しかし様々な理由で、なかなかそうは行きません。
インプラント周囲炎はその対処法が歯科医師によってマチマチであることもあり、対策が後手に回りやすいことも問題です。またそもそもインプラント周囲炎という名前自体が難しいことも、知識普及の足枷になっているように思います。
そこで私は「インプラント年齢TM」という呼称で、肌年齢や骨年齢と同じように、実年齢との差でインプラントの予後予測をお伝えしています。
https://www.y-dc.org/wp/periodontitis-implantitis/measurement_implant_age
もちろん人工物であるインプラントに、本来年齢はありません。ここで言う年齢とは「体がインプラントを維持する能力」をわかりやすく表現したものになります。
歯がなくなる原因はたくさんありますが、まず歯が磨けていなかったことに起因するものが圧倒的に多いと思います。したがってその原因が解決していれば、インプラントは本来の歯に近いところまで使える可能性が高くなります。
逆に原因が解決しないままインプラントだけ入れたらどうでしょう。インプラント年齢は上昇してしまいます。もちろん努力次第で若返る可能性もあります。お肌や骨と同じですね。
インプラントは正しく使えば違和感もなくたいへん有効な治療ですが、異常があっても晩期まで自覚症状がほとんどありません。決して自己判断ができるものではありませんので、しばらくメンテナンスを受けていなかった方は、早めにインプラントのメンテナンスにも詳しい歯科医院を訪れることを強くおすすめいたします。
この症状を治したい。記事を読んで今すぐ医師の診断を受けたいあなたへ。
イシャチョクのオンライン診療なら、予約なしで今すぐ医師とつながります。「オンライン診療について詳しく知る」ボタンから、オンライン上の仮想待合室に入りましょう。全国の医師、または近くの医師が、すぐにあなたを診察します。
全国のクリニックから検索したいあなたへ。
クリニックを探すクリニック検索
病気・医療情報検索
キーワード検索キーワード検索

こちらの記事の監修医師
吉田歯科診療室デンタルメンテナンスクリニック
吉田 格
幅広い知識・技術を中立的な立場から提供する、歯科自由診療専門医。
レーザー・顕微鏡・栄養療法を歯科医療に取り入れ、健康保険だけでは解決困難な治療を手がける。
1985年 日本歯科大学新潟歯学部卒
1997年 吉田歯科診療室デンタルメンテナンスクリニック開設(東京都中央区)
【所属】
日本レーザー歯学会 (認定医 理事)
日本顕微鏡歯科学会 (認定指導医 理事)
日本抗加齢医学会(指導医)
臨床分子栄養医学研究会(認定指導医)
他
【著書】
『インプラントのすべてがわかる本』(保健同人社)
仮想待合室型オンライン診療対応の医療機関募集中
イシャチョクでは、予約無しでオンライン上の「仮想待合室」に入れば、診療科目毎の医師が順番に診察してくれる、仮想待合室型のオンライン診療システムを提供しています。
-

- 東京都中央区銀座3-11-16地図を見る
- 東京メトロ日比谷線 東銀座駅東京メトロ銀座線 銀座駅東京メトロ有楽町線 銀座一丁目駅
- 0332480418
- 歯科 矯正歯科 歯科口腔外科
- 09:00 - 13:00
- 10:00 - 13:00
- 14:00 - 17:30
- 14:00 - 18:30
- 月
- -
- ●
- -
- ●
- 火
- ●
- -
- ●
- -
- 水
- -
- ●
- -
- ●
- 木
- -
- ●
- -
- ●
- 金
- ●
- -
- ●
- -
- 土
- -
- ●
- ●
- -
- 日
- -
- -
- -
- -
- 祝
- -
- -
- -
- -
休診日は不定休
※新型コロナウィルス感染拡大により、診療時間・休診日等が表示と異なる場合がございます。ご了承ください。